Executive Summary
- Diabetes is one of the fastest-growing global public health crises, currently affecting 540 million people worldwide and projected to reach 783 million by 2045. More than 90% of cases are type 2, while type 1 (an autoimmune destruction of insulin-producing beta cells) is rising sharply, expected to climb from 8 million people in 2021 to as many as 17 million by 2040.
- Cellular therapies that restore insulin production have moved from concept to clinic. The FDA approved Lantidra in 2023 as the first cellular therapy for type 1 diabetes, and Vertex Pharmaceuticals' VX-880, an embryonic stem cell-derived islet therapy, entered a pivotal phase III trial in November 2024 enrolling 50 patients.
- Three main stem cell categories are being investigated for diabetes: adult stem cells (most prominently mesenchymal stem cells, or MSCs), induced pluripotent stem cells (iPSCs), and embryonic stem cells (ESCs). Each carries tradeoffs across immunogenicity, scalability, ethical sourcing, and tumorigenic risk, with MSCs currently the most consistently researched type for both type 1 and type 2 diabetes.
- Stem cell research is also expanding beyond insulin restoration to address the chronic complications of diabetes, including diabetic foot ulcers, nephropathy, and cardiovascular disease, all of which are areas where conventional glucose-control therapies have offered limited relief.
당뇨병은 가장 시급한 글로벌 공중 보건 위기 중 하나로 빠르게 자리 잡고 있습니다. 현재 전 세계적으로 5억 4,000만 명이 당뇨병을 앓고 있으며 2045년에는 그 수가 7억 8,300만 명으로 증가할 것으로 예상됩니다. 90% 이상의 사례가 인슐린 저항성과 베타 세포 기능 장애를 포함하는 2형 당뇨병입니다.
소아 당뇨병이라고도 하는 1형 당뇨병은 췌장에서 인슐린을 생성하는 베타세포가 파괴되는 자가면역 질환인데, 그 역시 놀라운 속도로 증가하고 있습니다. 2021년에 전 세계적으로 800만 명 이상이 1형 당뇨병을 앓았으며, 2040년에는 1,700만 명으로 증가할 것으로 예상됩니다.
당뇨병을 관리하지 않으면 여러 시스템에 영향을 미치는 만성 합병증, 특히 망막병증, 신장병증, 신경병증과 같은 미세혈관 질환과 심혈관, 뇌혈관, 말초혈관 질환을 포함한 대혈관 질환이 발생할 수 있으며, 이는 모두 높은 이환율과 사망률과 관련이 있습니다. 2021년에 당뇨병과 당뇨병으로 인한 신장 질환으로 전 세계적으로 2백만 명이 넘는 사망자가 발생했으며, 심혈관 질환 사망자 중 약 11%가 고혈당과 관련이 있었습니다.
당뇨병 연구의 변화
1형 및 2형 당뇨병을 관리하기 위한 전통적인 방법에는 혈당 수치를 지속적으로 모니터링하고 건강한 생활 방식을 유지하는 것이 포함됩니다. 1형 당뇨병 환자는 매일 주사로 인슐린 보충제를 의존해야 하며, 2형 환자는 메트포르민, 설포닐우레아, DPP-4 억제제와 같은 경구 약물을 사용합니다.
이러한 질병의 유병률이 증가하고 전 세계 인구가 고령화됨에 따라 더 많은 2형 당뇨병 환자가 발생할 것으로 예상되어 더 나은 치료 옵션이 필요해졌습니다. 2022년 FDA는 1형 당뇨병 발병 지연을 위해 테플리주맙을 승인했으며, 2형 당뇨병에 대해서는 GLP-1 수용체 작용제 및 SGLT-2 억제제와 같은 새로운 약물을 연구하고 있습니다.
그러나 최근에는 1형 당뇨병 환자의 인슐린 분비를 회복하기 위한 췌장 섬 세포 치료가 획기적으로 발전하고 있습니다. 줄기세포를 인슐린 생산 세포로 분화시키는 첫 번째 시도는 2000년대 초에 이루어졌으며, 2010년대부터 임상 시험이 시작되었습니다. 그러나 2023년에 FDA가 1형 당뇨병 환자를 위한 최초의 세포 치료제인 란티드라를 승인했습니다. 최근 연구에서도 줄기세포 유래 섬 세포가 당뇨병 환자의 인슐린 생산을 회복시켜 외부 인슐린 주사의 필요성을 줄이거나 없애는 잠재력을 입증했습니다.
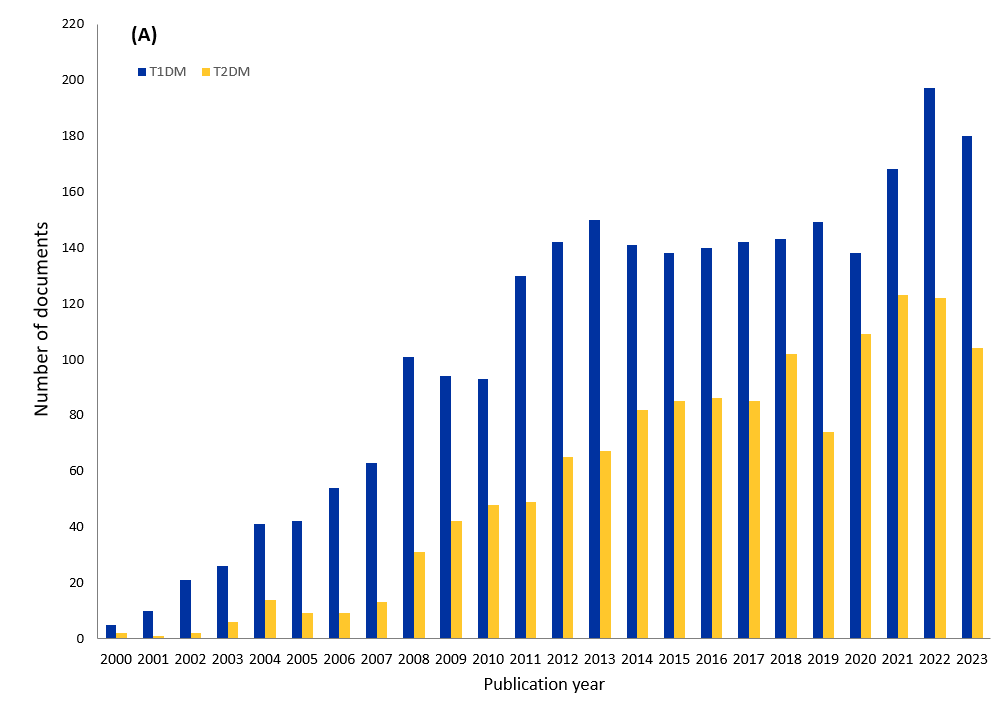
줄기세포 치료의 성공과 지속성을 높이기 위한 새로운 전략이 모색되고 있습니다. 이러한 접근법은 1형 및 2형 당뇨병에 대해 더 효과적이고 오래 지속되는 치료법으로 이어질 수 있습니다. 전문가가 엄선한 최대 규모의 CAS 과학 정보 저장소인 CAS 컨텐츠 컬렉션TM을 조사한 결과, 2000년부터 2023년까지 당뇨병 줄기세포 치료법 관련 간행물이 현저히 증가했습니다.
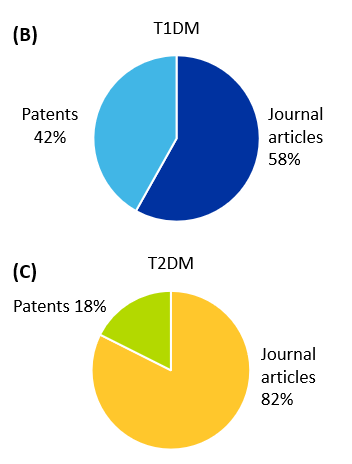
그림 1에서 볼 수 있듯이, 줄기세포 치료와 1형 당뇨병에 관한 간행물이 2형 당뇨병보다 더 많습니다. 또한, 1형의 경우, 학술지 논문이 전체 문서의 58%를 차지하고, 특허가 42%를 차지합니다. 유형 2의 경우, 학술지 논문 수는 82%로 더 많고, 특허 수는 18%에 불과합니다.
당뇨병 치료에 잠재력을 보이는 줄기세포의 유형
줄기세포는 여러 특수 세포 유형으로 분화할 수 있는 미분화 세포입니다. 다음과 같은 세 가지 주요 유형이 있습니다.
- 성체 줄기세포: 조혈 줄기세포(다양한 유형의 혈액 세포로 분화 가능) 및 중간엽 줄기세포(뼈, 연골, 지방 세포로 분화 가능)와 같이 제한된 범위의 관련 세포 유형으로 발전할 수 있는 조직에서 발견되는 다능성 세포입니다.
- 유도 만능 줄기세포(iPSCs): 성체(성숙한) 체세포에서 직접 생성된 만능 줄기세포의 일종입니다. 이러한 세포는 다시 배아와 유사한 상태로 재프로그래밍되어 신체의 모든 세포 유형으로 분화할 수 있습니다.
- 배아줄기세포(ESC): 초기 단계의 배아에서 추출한 만능 세포로, 거의 모든 유형의 세포로 자랄 수 있습니다.
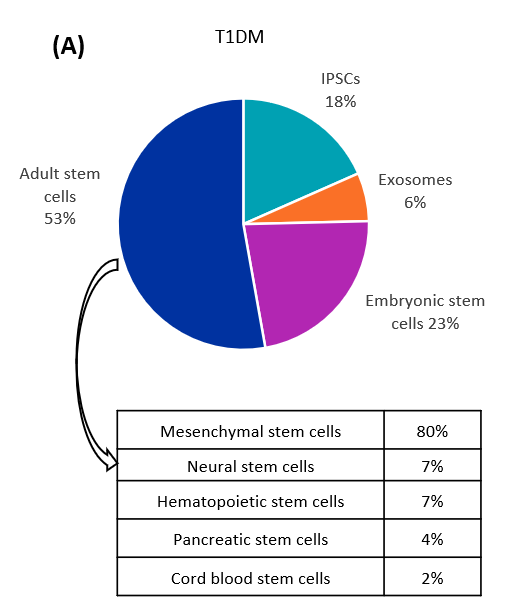
당뇨병 치료를 위한 줄기세포 유형을 분석한 결과, 1형 및 2형 당뇨병의 경우 성체 줄기세포가 가장 지속적으로 연구되고 있는 것으로 확인되었습니다(그림 2 참조). 성체 줄기세포 중 가장 두드러진 유형은 중간엽 줄기세포(MSC)이며, 그 뒤를 신경, 조혈, 췌장 및 제대혈 줄기세포가 잇습니다.

ESC에서 유래한 치료 후보 VX-880이 3상 임상시험(NCT04786262)에 돌입하고 있습니다. VX-880은 1형 당뇨병 치료를 위해 개발된 연구용 동종 줄기세포 유래 완전 분화 인슐린 생산 섬 세포 치료법입니다. 이 후보에 대한 고무적인 결과가 있었고, 2024년 11월 Vertex Pharmaceuticals는 50명의 환자를 등록하는 중추적인 3상 임상시험을 시작한다고 발표했습니다. 이는 많은 줄기세포 유형이 당뇨병을 치료할 뿐만 아니라 심지어 완치할 수 있는 잠재력을 보여줍니다.
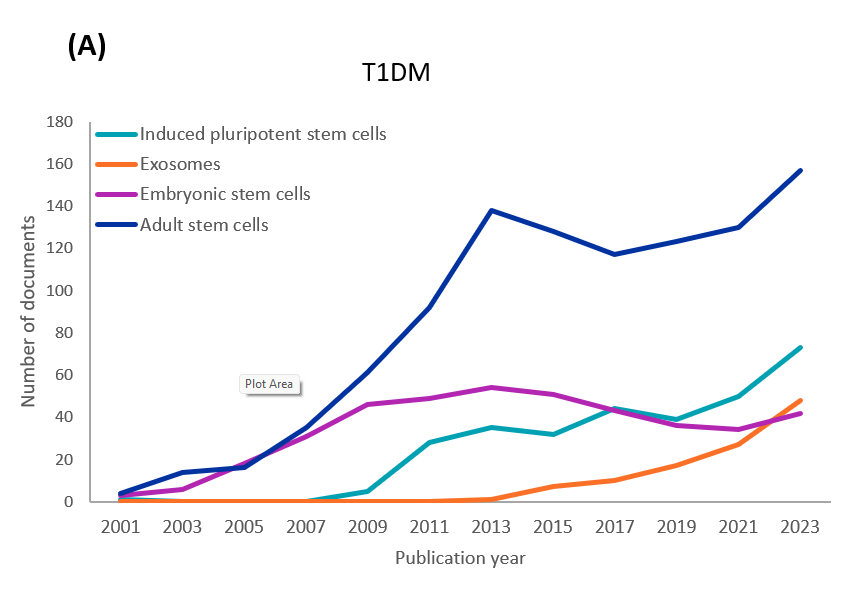
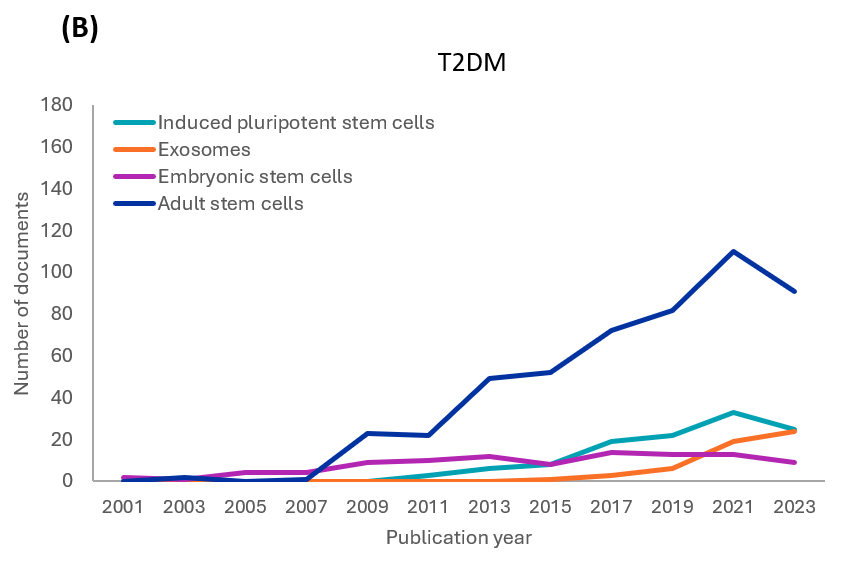
CAS 컨텐츠 컬렉션을 분석한 결과, 1형 및 2형 당뇨병 연구에 대한 각 줄기세포 유형과 관련된 간행 문서의 연도별 추세를 확인할 수 있었습니다(그림 3 참조). 두 유형 모두에 대해 초기 연구에서는 성체 줄기세포(주로 MSC)와 ESC를 조사했습니다. 그러나 성체 줄기세포에 대한 연구는 ESC에 비해 성장하고 있습니다. iPSC와 관련된 문서도 두 유형 모두 꾸준한 성장을 보여줍니다. 엑소좀 관련 문헌이나 연구는 약 10년 전에 시작되었으며, 현재 증가 추세에 있습니다.
다양한 줄기세포 유형의 장점과 한계
- MSC: 이 성체 줄기세포는 다양한 출처(골수, 지방 조직)에서 분리할 수 있으며, MHC-II 복합체가 부족하고 MHC-I 복합체의 발현이 낮기 때문에 면역원성이 낮습니다. 면역 반응과 염증을 조절할 수 있으며 종양 유발 위험이 적어 임상용으로 비교적 안전하게 사용할 수 있습니다. 그러나 만능 줄기세포에 비해 분화 가능성이 제한적이며 기증자마다 세포의 품질과 효능이 일정하지 않을 수 있습니다. 또한 체외에서 줄기세포 상태를 유지하기가 어렵기 때문에 확장성이 어렵습니다. 마지막으로, 인간 기증자로부터 유래된 경우 윤리적 문제가 발생할 수 있습니다.
- iPSCs: iPSCs는 체세포에서 유래했기 때문에 윤리적 우려가 적으며, 동일한 환자에서 유래한 경우 면역 거부 반응을 피할 수 있습니다. 이러한 세포를 재프로그래밍하는 것은 시간과 비용이 많이 들고 어려운 작업이라는 한계가 있습니다. 또한 재프로그래밍 과정에서 유전자 돌연변이가 발생할 위험이 있으며 종양 발생 가능성이 높습니다.
- ESCs: 높은 재생 잠재력을 보이며 잘 특성화되고 연구되었습니다. 높은 증식률을 가지고 있어 대규모 생산에 적합합니다. 그러나 기형종 형성의 위험이 있으며, 사용과 관련하여 윤리적 우려가 제기되어 왔습니다.
각 유형의 줄기세포는 중요한 연구의 대상이 되어 왔으며, 표 1에 요약되어 있습니다.
| 줄기세포 유형 | 주요 연구 결과 |
|---|---|
|
MSCs |
MSC 이식은 유의하게 HbA1c 수치를 낮추고 1형 환자에서 공복 C-펩타이드 수치를 증가시킵니다. |
|
자가 MSC 치료는 새로 발병한 1형 환자의 β-세포 기능을 보존할 수 있습니다. |
|
|
공복 혈당, HbA1c 및 인슐린 요구량이 감소했습니다. 2형 환자의 공복 C-펩타이드 및 C-펩타이드/포도당 비율이 증가했습니다. |
|
|
인슐린 요구량은 감소습니다. HbA1c는 완만하게 증가했습니다. 2형 환자의 글루카곤 자극 C-펩타이드는 유의미하게 증가했습니다. |
|
|
iPSCs |
iPSC는 인슐린 생성 세포로 재프로그래밍되어 환자에게 주입되었고, 1년 이상 주사 없이 1형 당뇨병 환자의 안정적인 인슐린 생산을 유지했습니다. |
|
iPSC는 분화될 수 있으며 인슐린 생성 세포로 전환될 수 있고, 전임상 연구에서 가능성을 보여주었습니다. |
|
|
ESCs |
현재 진행 중인 임상시험의 유망한 결과는 ESC 유래 췌장 섬 세포가 환자에게 성공적으로 이식되어 안전성 및 효능 기준을 충족했음을 보여줍니다. |
|
ESC 유래 베타 세포는 인슐린 생산을 복원하고 당뇨병 쥐의 혈당 조절을 개선할 수 있습니다. |
|
|
줄기세포 유래 엑소좀 |
MSC 유래 엑소좀은 쥐를 대상으로 한 1형 당뇨병 연구에서 섬 염증을 억제하고 질병 진행을 완화하는 것으로 나타났습니다. |
|
쥐를 대상으로 한 2형 당뇨병 연구에서MSC 유래 엑소좀은 섬 구조를 복원하고 인슐린 감수성을 향상시켰습니다. |
표 1: 줄기세포 유형 및 주요 연구 결과.
줄기세포 치료의 잠재적 발전과 도전
줄기세포 치료법은 당뇨병으로 인한 여러 합병증을 치료하는 데 사용될 가능성이 있습니다. 현재 기존의 당뇨병 치료 방법은 혈당 수치를 조절하는 데 중점을 두지만, 이 질병에 수반될 수 있는 합병증을 줄이거나 치료하는 데는 효율적이지 않습니다.
예를 들어, 최근 메타 분석에 따르면 당뇨병성 족부 환자는 치유율, 절단률, 통증 점수, 새로운 혈관 형성률과 같은 다양한 매개변수를 통해 줄기세포 치료의 효과를 볼 수 있는 것으로 나타났습니다. 다른 연구에서는 당뇨병 환자의 당뇨병성 신병증 및 심혈관 합병증 에서 줄기세포의 메커니즘과 응용을 이해하려고 시도했습니다.
줄기세포는 당뇨병 치료에 엄청난 잠재력을 가지고 있지만, 널리 응용되는 것을 방해할 수 있는 몇 가지 도전 과제가 남아 있습니다. 특히 다른 기증자(동종 기증원)의 세포를 사용할 경우 면역 거부 반응이 우려됩니다. 이식된 줄기세포의 생존력과 효율성을 유지하는 것도 어려운 과제이며, 종양 발생의 위험이 있습니다. 이식 후 면역원성과 기형 발생을 해결하기 위해 과학자들은 면역 격리 장치, 캡슐화 방법 또는 면역 억제 요법을 사용하고 있습니다.
연구자들이 이러한 도전에 대한 진전을 이루면서 1형 및 2형 당뇨병에 대한 치료법뿐만 아니라 완치법을 개발할 수 있을 것입니다. 이러한 질환이 점점 더 널리 퍼지고 있는 상황에서 과학 커뮤니티가 혁신적인 치료 옵션으로 계속해서 돌파구를 마련하는 것이 중요합니다.
Questions and answers
Can stem cell therapy cure diabetes?
Stem cell therapy holds genuine potential as a cure, particularly for type 1 diabetes, but it is not yet a guaranteed one. Recent trials show that stem cell-derived islet cells can restore insulin production in patients, in some cases eliminating the need for external insulin injections altogether. The 2023 FDA approval of Lantidra and encouraging early data from Vertex's VX-880 mark genuine clinical milestones, and early reports describe a type 1 patient treated with iPSC-derived insulin-producing cells remaining insulin-free for over a year. The technology is closer to a true cure than at any point in the field's history, but durability across larger and more diverse patient populations, immune rejection, and long-term safety still need to be confirmed.
What are the risks and limitations of stem cell therapy for diabetes?
Three challenges dominate the current landscape. First, immune rejection, particularly with allogeneic (donor-derived) cells, can destroy transplanted cells unless patients take ongoing immunosuppressive drugs. Second, maintaining the viability and function of transplanted cells over time remains difficult, and a substantial portion is typically lost shortly after transplantation. Third, pluripotent cells such as ESCs and iPSCs carry a risk of forming tumors (teratomas) when differentiation is incomplete, and iPSC reprogramming itself can introduce genetic mutations. Researchers are addressing these issues through immune-isolation devices, encapsulation technologies that physically shield transplanted cells, and refined differentiation protocols, though each adds complexity to clinical translation.
Is stem cell therapy for diabetes available today?
Limited options exist, with broader availability still on the horizon. Lantidra, approved by the FDA in 2023, is currently the only cellular therapy approved for type 1 diabetes in the US and is intended for adults whose blood glucose remains uncontrolled despite intensive management. Several stem cell-derived therapies are in advanced clinical trials, most notably Vertex Pharmaceuticals' VX-880, whose pivotal phase III study enrolling 50 patients launched in November 2024. For type 2 diabetes, stem cell therapies remain almost entirely investigational, though the body of research is expanding rapidly. Practical, scalable cures remain a goal of the field rather than a current reality.







